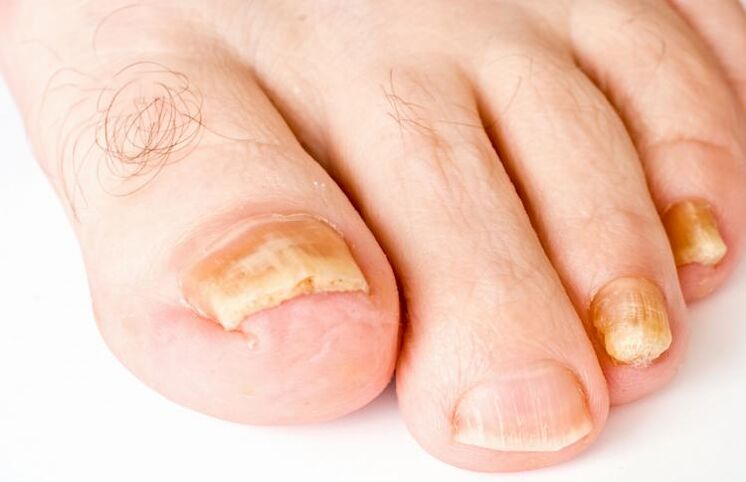
Los hongos en las uñas son una enfermedad infecciosa causada por organismos micóticos, como dermatomicetos, mohos y hongos similares a levaduras del género Candida. De hecho, existen hasta 50 especies de hongos que pueden provocar el desarrollo de una condición patológica de la uña, pero todas se combinan en estos tres grandes grupos. Además, hasta en el 90% de los casos, la causa de la enfermedad de la placa ungueal son hongos pertenecientes al grupo de los dermatomicetos, de los que existen hasta 20 especies diferentes. Los hongos similares a las levaduras del género Candida no causan enfermedades de las uñas con tanta frecuencia, en aproximadamente el 10% de los casos. El pequeño porcentaje restante de morbilidad se debe a infección de las uñas por hongos micóticos. Los hongos en las uñas en terminología médica suenan como onicomicosis.
Según las estadísticas, la prevalencia de la enfermedad es bastante amplia. Los hongos en los pies afectan hasta al 20% de la población mundial. La prevalencia de la enfermedad en la población está influenciada por varios factores: las condiciones climáticas en las que vive la población, las condiciones sociales de una determinada persona, su edad, sexo y profesión. Además, los dermatólogos observan un aumento constante en el número de casos entre adultos y niños. La probabilidad de desarrollar hongos en las uñas aumenta con la edad (la enfermedad es más común entre personas mayores de 65 años).
Síntomas de hongos en las uñas
Los síntomas de los hongos en las uñas dependerán del tipo de patógeno que causa la infección, así como de la extensión del daño a la placa ungueal. La edad del paciente puede afectar la velocidad de recuperación. Se sabe que en la infancia las falanges ungueales se ven afectadas con mucha menos frecuencia que en los ancianos.
Los síntomas varían según la forma del hongo:
- Síntomas de hongos en las uñas normotróficos. El color de la placa afectada cambia, pero el grosor y el brillo siguen siendo los mismos. Primero, aparecen rayas y manchas en la uña; su forma y tamaño varían, su ubicación son las partes laterales de la uña. El color de estas manchas es amarillo ocre o blanco; Si la enfermedad no se trata, las manchas aumentan de tamaño y cubren gradualmente toda el área de la placa. La uña cambia completamente de color manteniendo su grosor normal. La onicólisis es otro síntoma de hongos en las uñas normotróficos. Consiste en la incapacidad de la placa de crecer hasta el lecho ungueal. Como resultado, el paciente puede eliminarlo fácilmente, ya sea de forma accidental o intencionada.
- Síntomas de hongos en las uñas hipertróficos.. Además de la decoloración, esta forma de la enfermedad se caracteriza por un engrosamiento de la placa hasta dimensiones superiores a 2 mm o más. Este aumento se produce debido al mayor crecimiento de escamas de piel debajo de la uña. Hay una pérdida de brillo, las placas afectadas se vuelven opacas y comienzan a desmoronarse. Como resultado, la uña queda gravemente deformada. Cuanto más avanzado es el estadio de la enfermedad, mayor es el grado de deformación. La onicomicosis (la uña que adquiere una forma similar a la de la garra de un pájaro) es un síntoma común del tipo hipertrófico de la enfermedad. Las partes laterales de la uña son las más dañadas. El complejo de síntomas que acompañan a esta forma de hongos en las uñas hace que la persona comience a sentir dolor al caminar. El color de las uñas se vuelve amarillo oscuro o gris.
- Síntomas de hongos en las uñas atróficos.. En primer lugar, los pacientes notan un cambio en el color de la placa; se torna gris parduzco. Se pierde el brillo normal, la superficie de la uña se vuelve pálida y opaca. A medida que avanza la enfermedad, la placa se destruye. La etapa final de la forma atrófica del hongo es la exposición del lecho ungueal y su completa necrosis. (lea también: Causas y síntomas de la necrosis, evolución y prevención) Sobre la superficie de la cama, el paciente descubre capas de consistencia suelta, formadas por escamas de piel. La atrofia de la placa se produce por etapas, comenzando desde el borde exterior hacia la zona de crecimiento y el pliegue ungueal. La zona de crecimiento permanece intacta por más tiempo que otras partes de la uña.
- Síntomas de hongos en las uñas laterales y distales.. Lo que tienen en común estos dos tipos de lesiones micóticas es que a menudo se diagnostican en simbiosis y provocan los mismos cambios en partes de la placa ungueal. La parte afectada de la placa pierde su color normal y se vuelve opaca. A lo largo de él recorren surcos transversales, de color amarillento. Cuando los hongos en las uñas se producen debido a una infección por hongos y organismos micóticos, las placas ungueales pueden volverse de color azul verdoso a negro. La uña misma comienza a desmoronarse y se vuelve áspera en los lados. Con el tiempo, las partes afectadas mueren, provocando que la forma de la placa se deforme. El lecho ungueal queda parcialmente expuesto. La etapa final de la enfermedad se caracteriza por la destrucción completa de la uña y la apertura de un lecho con escamas de piel en la parte superior. Si el cuadro clínico de hongos en las uñas distales se complementa con una onicomicosis lateral, las crestas que rodean la uña se hinchan, se enrojecen y se vuelven más gruesas. Un hombre sufre de dolor. Cuando la patología se ve agravada por una infección bacteriana, puede salir pus de debajo de la uña si se presiona ligeramente.
- Síntomas de hongos en las uñas proximales.. Esta rara lesión de la placa ungueal afecta principalmente a la zona lateral del pliegue cutáneo. La principal causa de los hongos en las uñas proximales es la eliminación del eponiquio (cutícula). La placa ungueal comienza a ponerse blanca en el área ubicada cerca de la zona de crecimiento. El hongo localiza sus esporas y micelio precisamente en los túneles ungueales situados en esta zona. A medida que el hongo se multiplica, envuelve toda la uña y la destruye por completo.
- Síntomas de hongos totales en las uñas. Si no se trata la forma lateral, distal o proximal de la enfermedad, se produce una onicomicosis total. La uña pierde su color, comienza a desmoronarse, romperse y queda completamente destruida.
- Síntomas del hongo blanco superficial de las uñas. Aparecen manchas de color blanco ópalo en la región de la almohadilla posterior que, a medida que el hongo se multiplica, cubre completamente toda la uña. Las manchas tienden a fusionarse y visualmente pueden parecerse a un polvo fino disperso.
A pesar de las diferencias en las manifestaciones clínicas en diferentes formas de infección por hongos, se pueden identificar varios síntomas comunes, que incluyen:
- Desintegración de las uñas;
- Cambiar el color del plato;
- Disección de la falange ungueal;
- Sensaciones dolorosas que surgen a medida que avanza el proceso patológico;
- Puede producirse picazón en la piel en el área alrededor de la uña.
Causas de hongos en las uñas.
Los hongos en las uñas siempre aparecen como resultado de una infección con organismos micóticos. La mayoría de las veces son dermatomicetos. El aumento de la queratofilicidad es una característica distintiva de los hongos incluidos en este grupo. Una amplia gama de enzimas proteolíticas que poseen les ayudan a penetrar en la piel y las uñas. Primero, los dermatomicetos infectan la piel de los pies y luego se propagan a las placas ungueales.
Hay tres formas posibles de que penetren profundamente en la uña:
- Debajo del borde distal (libre, lateral) de la uña. En este caso, el proceso patológico se ubicará debajo de la placa, en el lecho y no en la uña misma. A medida que el hongo prolifera, se desarrolla hiperqueratosis subungueal. Esto conduce a un deterioro de las uniones entre el lecho y la placa, seguido de su separación. Desde el lecho, los hongos penetran en la uña y la destruyen lentamente.
- A través de la parte dorsal de la uña, los hongos penetran en su profundidad con mucha menos frecuencia. Este método de administración sólo está disponible para dermatomicetos con capacidades queratolíticas pronunciadas. En este caso, el proceso de destrucción de las uñas será mucho más rápido.
- La ruta de propagación más rara es a través de la cresta proximal. Desde la parte final de la matriz, el hongo penetra debajo de la placa ungueal y dentro del lecho, o se asienta en la matriz, destruyendo desde allí las estructuras de colágeno de la falange ungueal. Si la lesión ungueal es causada por hongos del género Candida, la cresta proximal con su hinchazón y engrosamiento será la primera en verse involucrada en el proceso patológico. Sin embargo, más a menudo este proceso inflamatorio afecta a las uñas.
Para que el hongo penetre en el área de la uña, primero debe dañarse y destruirse.
Esto sucede bajo la influencia de los siguientes factores provocadores:
- Lesiones mecánicas.
- Exposición a factores químicos, tales como: contacto regular con detergentes que contengan componentes sintéticos, contacto constante con agua, aplicación de desengrasantes, etc.
- Use prendas hechas de materiales sintéticos, use zapatos estrechos e incómodos. Como resultado, se crea un ambiente favorable, húmedo y cálido en el que los hongos se multiplican rápidamente.
- Un tipo simpático de regulación autónoma, en el que una persona sufre un aumento de la sudoración. Este factor está relacionado con las características individuales del cuerpo.
- Pies planos o espacios estrechos entre los dedos, como características anatómicas del desarrollo del pie. Estas deformaciones provocan un deterioro significativo de la aireación del pie.
- Tasa de crecimiento de las uñas.
- Incumplimiento de las normas de higiene personal.
- Alteraciones en el funcionamiento del sistema inmunológico. Además, los hongos en las uñas no son la única enfermedad con una disminución de las fuerzas protectoras. Otros órganos también son susceptibles al daño micótico.
- Varices.
- Características climáticas de la zona en la que vive la persona. Más a menudo, las infecciones por hongos afectan a personas que viven en zonas con un clima templado o frío. El hecho es que a menudo es necesario usar ropa abrigada, zapatos gruesos y ajustados, lo que crea condiciones favorables para la acción del hongo. Los residentes de países subtropicales también corren riesgo, ya que el desarrollo del hongo se ve facilitado por la alta humedad y la temperatura ambiente en general.
- Cambios relacionados con la edad en el cuerpo humano. Con mayor frecuencia, los hongos en las uñas de los pies se diagnostican en adultos cada vez más mayores. Sin embargo, los dermatólogos y micólogos notan una tendencia creciente en la incidencia entre adolescentes y niños. Así, las estadísticas indican que cada 10 años de vida vivida aumenta 2,5 veces el riesgo de infección. Mientras que en la infancia la probabilidad de infección micótica es del 3%, en los ancianos esta cifra aumenta hasta el 50%. Los expertos atribuyen estos indicadores al hecho de que a medida que envejecemos, la tasa de crecimiento de la placa se ralentiza, la nutrición en cama se deteriora y se desarrolla angiopatía.
- Género. Se ha descubierto que los hombres se enferman casi tres veces más que las mujeres. Sin embargo, son los hombres los que menos buscan ayuda cualificada.
- Costos de profesión. Los hongos en los pies se encuentran con mayor frecuencia en los mineros que atienden a los trabajadores de las centrales nucleares y en los trabajadores de las empresas metalúrgicas. Cuanto mayor sea el contenido de polvo, la temperatura del aire, la humedad, las radiaciones ionizantes y la contaminación gaseosa, mayor será el riesgo de infección. En este sentido, cada vez son más frecuentes las visitas a especialistas por infecciones fúngicas por parte de trabajadores de saunas, baños y lavanderías. Los visitantes frecuentes de los micólogos son masajistas, ortopedistas, empleados de residencias de ancianos y otros representantes del personal de servicio.
- Patologías asociadas. El mayor peligro a este respecto es la diabetes mellitus, deformidades de los pies, exceso de peso corporal, enfermedades gastrointestinales, trastornos metabólicos, patologías de la tiroides, cualquier angiopatía periférica, por ejemplo, con linfostasis o insuficiencia venosa. La infección por VIH aumenta 5 veces el riesgo de desarrollar hongos en las uñas. (lea también: Causas, síntomas, diagnóstico y prevención del VIH)
- Tomar medicamentos antibacterianos, corticosteroides y medicamentos citostáticos.
En cuanto a las vías directas de infección, esto ocurre con mayor frecuencia en los siguientes casos:
- Visitar saunas y baños, piscinas y duchas públicas, cualquier lugar público donde la gente ande descalza durante algún tiempo;
- El uso de artículos domésticos comunes (incluso intrafamiliares), como paños, pantuflas, piedra pómez, alfombras;
- Realización de procedimientos cosméticos, incluida pedicura, en salones de belleza donde no se respeten las normas de higiene.
Vale la pena saber que el mayor peligro en este sentido son los suelos de madera, bancos y otros elementos fabricados con este material natural. El hecho es que la madera tiene una estructura porosa y es casi imposible eliminarle el micelio de los hongos.
¿Por qué son peligrosos los hongos en los pies?
Es un error considerar los hongos en las uñas como un problema puramente estético. Esta es una enfermedad grave que requiere un tratamiento calificado. Después de todo, la onicomicosis es una de las enfermedades crónicas más comunes. Los hongos en los pies no tratados son peligrosos debido a las siguientes complicaciones:
- Propagación de micosis de la piel y sus apéndices en caso de condiciones de inmunodeficiencia.
- Desarrollo del pie diabético en el contexto de diabetes mellitus.
- Desarrollo de erisipela de las extremidades inferiores.
- Desarrollo del elefantismo.
- Desarrollo de linfostasis.
- Desarrollo de micosis invasiva en pacientes sometidos a terapia inmunopresiva o citostática.
- Deterioro del crecimiento de las uñas y su rotación hacia los tejidos circundantes, que se acompaña de dolor intenso y una reacción inflamatoria.
- Desarrollo de eccema.
- La adición de una infección bacteriana y el desarrollo de inflamación.
- Pérdida de la placa ungueal, exposición del lecho ungueal.
- El desarrollo de aspergilosis (es decir, infección por hongos), que es difícil de tratar terapéuticamente. Muy a menudo, la aspergilosis se desarrolla en el contexto de una onicomicosis dermatofítica no tratada.
Etapas de los hongos en las uñas
Los hongos en los pies nunca afectan a la uña de una sola vez.
La enfermedad suele progresar lentamente y pasar por varias etapas de desarrollo:
- La etapa inicial o inicial es una lesión marginal. En este caso, cualquier cambio patológico es prácticamente invisible. La manifestación del proceso se expresa en la aparición de estrechas franjas grises ubicadas en la región del borde libre de la uña.
- Etapa de daño normotrófico a la placa ungueal. Cuando aún no se ha producido engrosamiento y no hay hiperqueratosis subungueal, pero son visibles los rastros dejados por el hongo. Parecen franjas y sectores de placas dañadas. La fragilidad de la falange aumenta y su color cambia. A veces, el contenido seroso puede salir por debajo de la uña.
- Etapa de lesión hipertrófica. Primero, se forma onicoxia: una lesión subungueal, la uña se vuelve más gruesa y aumenta la hipertrofia. La placa cambia de color y, según el tipo de patógeno, se desmorona, se exfolia, se adelgaza, deja de crecer o se deforma. Como resultado, la uña se pierde por completo.
La etapa inicial de los hongos en las uñas.
Muy a menudo, la infección va precedida de daños en la piel de los pies. Se produce sensación de picor en los pliegues interdigitales, pueden aparecer grietas, ampollas y maceraciones. A medida que penetra más profundamente en la uña, el hongo comienza a afectar uno u otro de sus bordes. Esto depende en gran medida del tipo de patógeno y de la ruta de infección descrita anteriormente.
Como regla general, la etapa inicial no está disponible para el autodiagnóstico, ya que no hay signos clínicos evidentes. Las rayas y manchas en las uñas son prácticamente indistinguibles a simple vista. La detección de la enfermedad es posible en condiciones de laboratorio.
Hongos en las uñas avanzados
Los hongos avanzados en los pies se caracterizan por un daño completo a la falange ungueal. Con una ausencia prolongada de terapia, aumenta la probabilidad no solo de destrucción completa de la uña, sino también de daño a la piel, así como de propagación de la enfermedad a las uñas de las manos.
Los principales indicadores del estadio avanzado de la enfermedad son la desintegración, separación y deformación de las uñas. El adelgazamiento del cuerpo de la uña y el cambio de color se producen gradualmente a lo largo de muchos años. Una transición rápida a la etapa completa de la enfermedad sólo es posible en el contexto de enfermedades sistémicas existentes, que ocurren con mayor frecuencia en la vejez. La etapa final es la destrucción de la placa ungueal o su deformación severa, así como el desarrollo de complicaciones graves que pueden causar hongos en los pies.
Cómo deshacerse de los hongos en las uñas
La industria farmacéutica moderna ofrece a las personas a las que se les ha diagnosticado hongos en las uñas una amplia selección de medicamentos eficaces para combatir el problema. Hay medios de acción locales y generales.
Es la abundancia de fármacos antimicóticos disponibles lo que dificulta la elección independiente de un medicamento. Después de todo, el hongo puede afectar no solo a las uñas de los pies, sino también a las membranas mucosas, a cualquier órgano y tejido. Por eso, es muy importante realizar un diagnóstico integral y recibir recomendaciones médicas sobre el tratamiento de los hongos en las uñas.
Las tácticas terapéuticas se basan en cuatro puntos:
- Contabilización del área afectada;
- Tiempo transcurrido desde el inicio de la enfermedad;
- La naturaleza de los cambios patológicos provocados por la enfermedad;
- Presencia de patología concomitante.
Los medicamentos modernos no sólo destruyen los organismos fúngicos y detienen su desarrollo, sino que también tienden a acumularse en el espesor de la placa ungueal, permaneciendo allí durante mucho tiempo. Esto permite reducir significativamente la duración del tratamiento, hasta de 8 a 16 semanas. Este tiempo será suficiente para solucionar completamente el problema. Lo importante es un enfoque terapéutico integrado, una combinación de tratamiento local con medicamentos orales. Esto plantea la pregunta: ¿cómo elegir un medicamento y deshacerse de los hongos en las uñas? A continuación consideraremos todos los tipos modernos de medicamentos.
Esmalte de uñas antimicótico
Cuando los hongos en las uñas no han alcanzado una etapa avanzada, solo se puede utilizar la terapia local. Para ello, se pueden utilizar barnices especializados o soluciones que contengan componentes antimicóticos.
Además, para conseguir un efecto terapéutico, se pueden utilizar parches con efecto peeling. Para que tus uñas sean más atractivas, puedes aplicar esmalte de manicura sobre el esmalte de uñas medicinal.
Para obtener el máximo efecto al tratar los hongos en las uñas con barniz, debes seguir algunas reglas:
- No debe completar el tratamiento por su cuenta hasta que reciba datos de laboratorio que indiquen la ausencia de hongos en la uña;
- La aplicación del barniz debe ser regular y sin saltos;
- El tratamiento puede durar un año y es una medida necesaria para eliminar el organismo micótico.
Las uñas de los pies tienen la capacidad de acumular la droga en mayor medida que las uñas de las manos. No conviene combinar barnices, ya que su efecto terapéutico será menor.
También existen ciertas contraindicaciones para la terapia con barniz antimicótico:
- Período de lactancia;
- Llevar un feto;
- Intolerancia individual a los componentes de la droga;
- Infancia.
A veces es posible que se presente enrojecimiento en las áreas de la piel ubicadas alrededor de la uña.
Reglas para usar barnices antimicóticos:
- Con una lima de uñas, debe eliminar la mayor cantidad posible de uña afectada;
- Desengrase la superficie de la uña con una solución a base de agua y alcohol, o utilice un baño de jabón y bicarbonato de sodio para vaporizar la uña;
- Aplicar el medicamento;
- Una vez por semana se debe retirar con disolvente común.
Remedios para quitar las uñas afectadas por hongos
Antes de aplicar el quitauñas, es necesario vaporizar los pies en agua, donde hay una cucharadita de jabón líquido y bicarbonato de sodio por cada 1000 ml. Luego se secan los pies, la piel alrededor de la uña afectada se debe fijar con una tirita. El producto se aplica sobre la zona afectada en una capa gruesa, pero sin frotar. La parte superior de la uña también se fija con cinta adhesiva.
Después de 4 días, se retira la pegatina, se vaporizan los pies y simplemente se raspa la uña afectada por el hongo con herramientas de manicura.
Tabletas antimicóticas
Los agentes antibacterianos sistémicos son necesarios en los casos en que los hongos en las uñas hayan alcanzado una etapa avanzada. Sólo un médico puede elegir el régimen de tratamiento óptimo. Existen muchas pastillas que pueden eliminar los hongos, pero algunas son incompatibles con los anticonceptivos hormonales, otras no se pueden tomar en la infancia y otras están prohibidas si se tienen problemas hepáticos.
Tratamiento local con crema, spray, ungüento.
Si la terapia se seleccionó correctamente y los síntomas de la infección por hongos se eliminaron por completo y se completó el esquema, el tejido de la uña afectado eventualmente será reemplazado por uno sano.
Sin embargo, la recuperación completa sólo puede comprobarse mediante la realización de pruebas a las que se someten los pacientes 14 y 30 días después de finalizar el tratamiento. Si durante el tratamiento la piel de las piernas comienza a pelarse y enrojecerse, esto es una manifestación de una alergia que se produce en respuesta a la toma del medicamento. Por tanto, es importante interrumpir el tratamiento a tiempo.
Otros medios
Aceites: árbol de té y lavanda. El aceite de lavanda puede eliminar la irritación y el aceite de árbol de té ayuda a combatir las bacterias. Sin embargo, es importante que el aceite sea natural; sólo en este caso pueden tener el efecto deseado.
Vinagre de manzana, enjuague bucal, jugo de limón. Después de mezclar estos tres productos, debes remojar los pies en la solución resultante durante aproximadamente un cuarto de hora. Este es un excelente complemento al tratamiento antimicótico principal.
tratamiento con láser
El tratamiento de la enfermedad con rayo láser es un método de tratamiento fisioterapéutico. Sólo se puede utilizar en combinación con medicamentos antimicóticos para lograr efecto. La terapia con láser por sí sola no elimina por completo los hongos en las uñas. Este procedimiento tiene como objetivo mejorar la nutrición de las uñas y aumentar la circulación sanguínea. Como resultado, el medicamento antimicótico penetra mejor en la placa dañada. Sin embargo, el láser por sí solo no puede matar el hongo.
Este método no tiene contraindicaciones y reduce el riesgo de recurrencia de la enfermedad. La terapia con láser es una forma segura e indolora de combatir las infecciones por hongos en las uñas.
Prevención de hongos en las uñas
Si el sistema inmunológico de una persona funciona correctamente, los hongos en las uñas no le causarán daño incluso después de la infección, ya que el sistema inmunológico los neutralizará por sí solo. Si una infección por hongos aún se propaga a lo largo de la superficie de la uña, es necesario seleccionar los mejores métodos para combatirla.
Este es un proceso bastante laborioso, por lo que las siguientes medidas preventivas pueden ayudar a prevenir infecciones:
- Debes evitar caminar descalzo por la playa;
- Las zapatillas de goma cerradas son un calzado ideal para saunas y baños;
- Los calcetines de uso diario deben ser de tela de algodón;
- Está prohibido usar zapatos ajenos;
- Debes mantener tus pies secos.


























